Artículos Originales
Logro de control metabólico temprano en adultos con diabetes mellitus tipo 2 en Perú
Achieving early metabolic control in adults with type 2 diabetes mellitus in Peru
Logro de control metabólico temprano en adultos con diabetes mellitus tipo 2 en Perú
Acta Médica Peruana, vol. 40, núm. 1, pp. 31-39, 2023
Colegio Médico del Perú

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial 4.0 Internacional.
Recepción: 26 Enero 2023
Aprobación: 02 Marzo 2023
Resumen: Objetivo: Estimar la proporción de sujetos con diabetes mellitus tipo 2 (DMT2) que alcanzan la meta terapéutica para HbA1C un año después del diagnóstico (control metabólico temprano). Métodos: Revisión retrospectiva de historias clínicas de adultos atendidos en 16 centros médicos distribuidos en nueve ciudades peruanas. Se incluyeron pacientes que recibieron un diagnóstico inicial de DMT2 y tuvieron al menos un año de seguimiento. Se consideraron las metas metabólicas definidas en los estándares ADA 2018. Resultados: Se incluyeron 457 sujetos (53,03% mujeres). Cuando fueron diagnosticados, la edad media fue de 55,75 años (DE ± 12,92), la media de HbA1C fue de 9,10% (DE ± 2,28). Hubo diagnóstico concomitante de hipertensión arterial o de dislipidemia en 27,13% y 52,40%, respectivamente. Al año de seguimiento, 57,76% de los sujetos alcanzó la meta de HbA1C (<7,0%). El logro de metas en otros parámetros fue 39,66% para LDL-c (<100 mg / dL), 55,56% para HDL-c en hombres (> 40 mg / dL), 24,31% para HDL-c en mujeres (>50 mg/dL), 48,24% para triglicéridos (<150 mg/dL), y 89,23% para presión arterial (<140/90 mmHg). Conclusiones: En este estudio en condiciones de la vida real, en adultos con DMT2 con un año de seguimiento, el logro de la meta de HbA1C (<7%) se alcanzó en el 58% de los pacientes. Si bien estos resultados son compatibles con los reportados en otros estudios de la región, se evidencia la oportunidad de mejorar el logro temprano de metas con el objetivo de optimizar los resultados a largo plazo.
Palabras clave: Diabetes Mellitus Tipo 2, Hemoglobina Glucada, Estudios de Seguimiento, Perú .
Abstract: Aim: To estimate the proportion of subjects with type 2 diabetes mellitus (T2DM) who attain therapeutic goal for HbA1C one year after diagnosis (early metabolic control). Methods: Retrospective review of medical records of adults cared for at 16 centers in nine Peruvian cities. Patients who received an initial diagnosis of T2DM and had at least one year of follow up were included. Metabolic goals were as defined by ADA 2018 standards. Results: 457 subjects were included (53,03% female). At diagnosis, mean age was 55,75 years (SD ± 12.92), mean HbA1C was 9,10% (SD ± 2,28). Concomitant hypertension or dyslipidemia were present in 27,13% and 52,40%, respectively. At one year follow up, 57,76% of subjects attained the goal for HbA1C (<7,0%). Achievement of goals for other parameters was 39,66% for LDL-c (<100 mg/dL), 55,56% for HDL-c in men (> 40 mg/dL), 24,31% for HDL-c in women (>50 mg/dL), 48,24% for triglycerides (<150 mg/dL), and 89,23% for blood pressure (<140/90 mmHg). Conclusions: In this real-life study of adults with T2DM with one year of follow up, metabolic control for HbA1C (<7%) was attained in 58% of subjects. While the results are compatible with those reported in other studies in the region, there is opportunity to further improve early treatment goal attainment to optimize long-term outcomes.
Keywords: Diabetes Mellitus, Type 2, Glycated Hemoglobin, Follow-Up Studies, Peru.
INTRODUCCIÓN
Se ha demostrado que alcanzar la meta de hemoglobina A1C (HbA1C) se asocia con reducción de las complicaciones microvasculares de la diabetes mellitus cuando se logra tempranamente en el curso de la enfermedad. [1, 2] Estudios han demostrado que la hiperglicemia crónica puede causar una memoria metabólica negativa y aumentar el riesgo de complicaciones crónicas de la diabetes; en contraste, los sujetos que logran un control glicémico temprano tienen un "legado glucémico" positivo que puede extender sus beneficios a través de varios años. [3, 4] Por ello, se recomienda fuertemente que el plan de manejo de la diabetes se oriente al logro temprano de la meta terapéutica.
Si bien las guías de práctica clínica recomiendan la monitorización frecuente de la HbA1C y la intensificación oportuna de los medicamentos hipoglicemiantes [5], datos obtenidos del United States National Health and Nutrition Examination Survey (NHANES) indican que el porcentaje de personas con diabetes que alcanzaron HbA1C <7,0% fue de solo 50,9% entre los años 1999 y 2006 [6], y 52,5% entre el 2007 y el 2010. [7] Esto es preocupante ya que el control glucémico inadecuado juega un papel importante en el riesgo cardiovascular y la diabetes sigue siendo la causa principal de ceguera, insuficiencia renal y amputaciones no traumáticas de miembros inferiores en los Estados Unidos. [8].
La piedra angular del manejo de la diabetes mellitus tipo 2 (DMT2) es promover un estilo de vida que incluya una dieta saludable, actividad física regular, dejar de fumar y mantener un peso corporal saludable. En ausencia de contraindicaciones o intolerancia, la metformina ha sido la terapia de primera línea recomendada para controlar la hiperglucemia en pacientes con DMT2. [9] Sin embargo, la intensificación de la monoterapia con metformina, con la adición de otros medicamentos antidiabéticos, a menudo se retrasa inapropiadamente. En un estudio de pacientes que no alcanzaron la meta terapéutica de HbA1C con metformina en monoterapia, la mediana de tiempo hasta la intensificación del tratamiento fue de 14,0 meses en general y de 19,0, 8,7 y 4,5 meses para los pacientes con HbA1C pretratamiento de 7 a <8%, de 8 a <9% y de ≥9%, respectivamente. [10].
Se dispone de escaza información sobre el logro temprano de la meta de tratamiento de HbA1C entre los pacientes con DMT2 en Perú. En un estudio descriptivo publicado en 2012 y realizado en un hospital público peruano, solo el 7,5% de los pacientes se encontraban con HbA1C <7% con una media de 10 años desde diagnóstico inicial de DMT2. [11].
Existen muchos desafíos para lograr los objetivos glucémicos, incluyendo el deterioro progresivo en el control de la glicemia relacionado con la falla progresiva de las células beta. [12,13] la necesidad de abordar múltiples alteraciones fisiopatológicas de la DMT2, [14] las diferencias en la durabilidad del control glucémico entre los diferentes agentes antidiabéticos, [15] así como factores relacionados con el paciente (preocupación por el potencial de efectos adversos relacionados con la medicación, [16] complejidad de la medicación, tolerabilidad y/o asequibilidad, [17,18] y mala adherencia a las modificaciones del estilo de vida [17]). Así también factores relacionados con la inercia clínica que se define como el fracaso en iniciar o intensificar la terapia cuando está indicado [19].
Ante la escasa información y la baja tasa de control metabólico reportada previamente en el Perú, el presente estudio se diseñó con el objetivo de evaluar las tasas de logro de control metabólico, enfocándonos en el primer año después del diagnóstico. Además del control glucémico, se incluyó una evaluación similar para los lípidos y la presión arterial con el fin de obtener una evaluación más completa de los principales factores que influencian el riesgo cardiovascular.
MATERIALES Y MÉTODOS
Diseño del estudio
Se realizó un estudio retrospectivo con el objetivo de describir el logro de la meta terapéutica de HbA1C un año después del diagnóstico de DMT2 en entornos de la vida real.
Se revisaron las historias clínicas de adultos que reciben atención en centros endocrinológicos ambulatorios. La recolección de las historias clínicas fue por muestreo no probabilístico por conveniencia. Los análisis fueron llevados a cabo por laboratorios locales.
Población del estudio
Participaron centros que proporcionan servicios ambulatorios en hospitales públicos, clínicas privadas, y consultorios privados. Los centros se ubicaron en nueve ciudades de la costa, sierra y selva. Los criterios de inclusión fueron a) edad > 18 años en la fecha del diagnóstico inicial de DMT2, b) haber permanecido en seguimiento en el centro de investigación con al menos dos visitas durante el primer año después del diagnóstico, y c) tener datos disponibles para HbA1C antes del inicio del tratamiento y al año de seguimiento. El diagnóstico de DMT2 se definió con los siguientes parámetros: glucosa en ayunas ≥ 126 mg/dl, o prueba de tolerancia a la glucosa >200 mg/dl a las 2 horas, o glucosa aleatoria ≥ 200 mg/dl junto con síntomas típicos de DMT2 [20]. Los criterios de exclusión fueron embarazo, síndrome de ovario poliquístico y diabetes mellitus tipo 1.
Objetivos y criterios de valoración
El objetivo primario fue estimar la proporción de sujetos que alcanzaron la meta terapéutica para HbA1C (< 7,0%) al año (52 +/- 8 semanas) después del diagnóstico inicial de DMT2. El objetivo secundario fue estimar la proporción de sujetos que alcanzaron las metas terapéuticas definidas por la American Diabetes Association (ADA) [20] para lípidos (colesterol LDL <100 mg / dL, colesterol HDL > 40 mg / dL en hombres y > 50 mg / dL en mujeres, triglicéridos < 150 mg / dL) y presión arterial (< 140 / 90 mm Hg) un año después del diagnóstico inicial de DMT2. Como criterios de valoración exploratorios, se evaluó la proporción de sujetos que alcanzaron el objetivo de HbA1C un año después del diagnóstico de DMT2 con monoterapia, tratamiento de combinación oral o tratamiento con insulina con o sin terapia oral. Para dicho análisis, los sujetos se dividieron en cuatro categorías según la HbA1C basal: ≤8%, >8 a ≤9%, >9 a ≤10% y >10%. Dichos valores de HbA1C se tomaron de los estándares de la ADA, que recomendaban considerar el tratamiento oral doble cuando la HbA1C es mayor a 9% y considerar el tratamiento con insulina cuando la HbA1C es mayor de 10%. [19] Además, se incluyó el punto de corte de 8% de HbA1C según los criterios de la Asociación Latinoamericana de Diabetes (ALAD) para recomendar el inicio de tratamiento con un esquema de combinación oral. [21] El escalamiento del tratamiento se definió como la adición de otro fármaco hipoglucemiante al régimen inicial durante el seguimiento.
Información recopilada
Se preparó un formulario de reporte de caso para recopilar la información de cada paciente que cumplía con los criterios de inclusión y exclusión. La información incluyó edad, sexo, raza, fecha de diagnóstico de DMT2, tabaquismo, síntomas de DMT2, peso, altura, presión arterial, circunferencia de la cintura y clases de medicamentos reductores de glucosa recetados para el tratamiento de la DMT2. La información de laboratorio recopilada incluyó glucemia, HbA1C, ácido úrico, aspartato aminotransferasa (AST), alanina aminotransferasa (ALT), creatinina, LDL-c, HDL-c y triglicéridos. Se incluyó información ecográfica hepática, cuando estuvo disponible, para identificar sujetos con esteatosis hepática. El formulario también recopiló datos sobre el diagnóstico concomitante de hipertensión y dislipidemia, así como el uso de fármacos hipolipemiantes o antihipertensivos. Además, el tratamiento inicial indicado para el manejo de la DMT2 fue capturado y categorizado como: dieta sola (tratamiento no farmacológico), monoterapia oral, terapia de combinación oral, o terapia con insulina (con o sin terapia oral).
Aspectos Éticos
El protocolo del estudio fue sometido a revisión y aprobado por el Comité de Ética de la Asociación Civil Vía Libre (OHRP: IRB00008115) en enero 2022, previo al análisis de los datos y la preparación del manuscrito para su publicación. No se obtuvo consentimiento informado porque el estudio se limitó a revisar historias clínicas, representando no más que un riesgo mínimo para los pacientes. Para minimizar cualquier riesgo relacionado con la confidencialidad de los datos se utilizó un código alfanumérico para identificar a los pacientes en todos los formatos del estudio.
Análisis de datos
El análisis descriptivo de las variables cuantitativas incluyó parámetros de tendencia central (media) y las respectivas medidas de dispersión (desviación estándar y rango). La determinación de las proporciones de los parámetros de estudio se realizó mediante el cálculo de las frecuencias relativas. Algunas variables cuantitativas se convirtieron en categóricas para describir el porcentaje de individuos distribuidos según puntos de corte predefinidos. Basado en los estándares de la ADA, el valor seleccionado como objetivo terapéutico para la HbA1C fue del <7%. Cuando fue necesario, se hicieron fórmulas para calcular valores (por ejemplo, IMC). Las diferencias entre las proporciones pareadas se exploraron mediante la prueba de McNemar. Las diferencias en los valores de HbA1C entre el momento del diagnóstico versus al año de seguimiento, para la muestra total, se evaluaron mediante ANOVA de medidas repetidas (prueba post-hoc de Bonferroni). Las diferencias en los valores de HbA1C entre el momento del diagnóstico versus al año de seguimiento por sexo y edad (< 65 años versus > 65 años) se evaluaron mediante un ANOVA bidireccional con medidas repetidas en uno de los factores (prueba post-hoc de Bonferroni). Para los lípidos y la presión arterial, se calcularon las pruebas T pareadas para obtener valores de . nominales. Los valores de p por debajo de 0,05 (dos colas) se consideraron significativos. Todos los cálculos se realizaron utilizando Stata Software versión 14.0 para Windows (College Station, TX, USA) y la Figura 1 se hizo con Excel – Microsoft Office 2013.
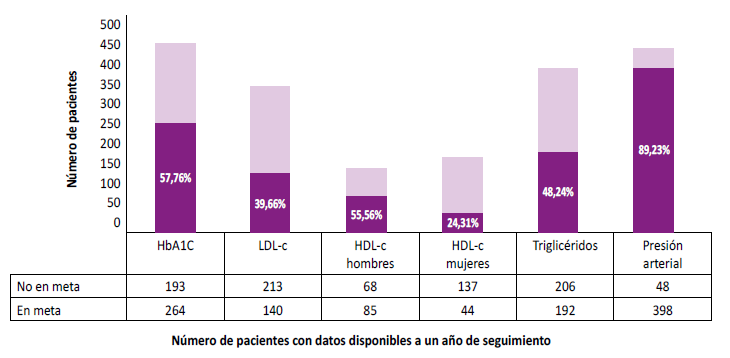
Figura 1.
Logro de metas un año después del diagnóstico de diabetes mellitus tipo 2
RESULTADOS
El estudio se realizó en 16 centros ubicados en nueve ciudades: Chiclayo [2] y Piura [1] en la costa norte; Chincha [1], Huacho [1] y Lima [6] en la costa central; Arequipa [2] y Tacna [1] en el sur; y Huánuco [1] y Tarapoto [1] en el centro este. Los centros fueron servicios ambulatorios ubicados en hospitales públicos [7], clínicas privadas [3] o consultorios privados [5]. De un total de 500 historias clínicas evaluadas, 457 fueron incluidos en el análisis porque cumplían con los criterios de inclusión/exclusión. La recolección de datos se realizó entre julio de 2019 y febrero de 2020.
La Tabla 1 resume las características de los sujetos en el momento del diagnóstico de DMT2. Las mujeres constituyeron la mayoría de los pacientes, y el promedio de edad fue de 56 años. Mas del 80% de los pacientes tuvo sobrepeso u obesidad, mientras que la hipertensión arterial o la dislipidemia estuvieron presentes en 27% y 52%, respectivamente. El promedio de HbA1C fue de 9,10% y entre los pacientes con resultados disponibles de ultrasonido hepático, 26% tuvo resultados sugestivos de esteatosis hepática.
Logro del control metabólico
Utilizando los objetivos de tratamiento definidos por la ADA, encontramos que un año (52 ± 8 semanas) después del diagnóstico de DMT2, las metas fueron alcanzadas por 57,76% (n= 264) de los sujetos para HbA1C (objetivo primario), 39,66% (n= 140) para LDL-c, 55,56% para HDL-c en hombres, 24,31% para HDL-c en mujeres, 48,24% para los triglicéridos y 89,23% para presión arterial. Los detalles se proporcionan en la Tabla 2 y la Tabla 3, junto con los valores de referencia para la comparación. Las mejorías significativas en HbA1C se observaron para todo el grupo, para ambos géneros y para los grupos etarios (Tabla 2). Se calcularon valores de . nominales para las variables incluidas en la Tabla 3, ya que no todos los sujetos tenían registros basales y de seguimiento para los otros parámetros metabólicos.
Esquemas de tratamiento inicial prescritos
Los sujetos enrolados en el estudio comenzaron el tratamiento para la DMT2 entre enero de 2015 y julio de 2019. A casi todos (96%) se les prescribió fármacos hipoglicemiantes como parte del tratamiento inicial. La monoterapia oral (metformina) se prescribió en el 39% de los sujetos, la terapia de combinación oral en el 33%, la monoterapia con insulina en el 6% y la combinación de insulina más medicamentos orales en el 18%. En la Tabla 4 se proporcionan más detalles.
Como resultado del análisis exploratorio, la Tabla 5 muestra la proporción de sujetos que alcanzaron el objetivo de tratamiento (HbA1C <7%) al año de seguimiento, de acuerdo con la categoría de HbA1C inicial, el esquema de tratamiento inicial, y la prescripción de escalamiento del tratamiento durante el seguimiento. Además, 57 de 106 (53,77%) pacientes a los que se les prescribió insulina como inicio de tratamiento permanecieron en este medicamento al año de seguimiento. Por otro lado, entre los 127 sujetos a los que se les prescribió escalamiento del tratamiento durante el seguimiento, 25 (19,69%) se les prescribió insulina. Cabe resaltar que el estudio no tuvo como objetivo comparar la eficacia de los distintos esquemas, por lo que no podemos concluir que ningún esquema de tratamiento fue mejor que los demás.
| Característica | n (%) o x̄ ± DE |
| Género (n=457) | |
| Femenino | 243 (53,2%) |
| Edad (años; n=457) | 55,75 ± 12,92 |
| Locación geográfica (n=457) | |
| Costa norte (Chiclayo, Piura) | 120 (26,30%) |
| Costa central (Chincha, Huacho, Lima) | 176 (38,50%) |
| Sur (Arequipa, Tacna) | 66 (14,40%) |
| Sierra central (Huánuco, Tarapoto) | 95 (20,80%) |
| Peso (kg; n=453) | 75,92 ± 15,99 |
| IMC (n=447) | 29,40 ± 5,25 |
| Bajo peso | 4 (0,9) |
| Peso normal | 80 (17,9) |
| Sobrepeso | 160 (35,8) |
| Obeso | 203 (45,4) |
| Obeso grado I | 141 (31,5) |
| Obeso grado II | 55 (12,3) |
| Obeso grado III | 7 (1,6) |
| Circunferencia abdominal (cm; n=299) | 98,67 ± 12,24 |
| Hombres (n=136) | 99,02 ± 11,18 |
| Mujeres (n=163) | 97,67 ± 12,24 |
| Síntomas de DMT2 (n=445) | 213 (47,9%) |
| Hipertensión arterial (n=457) | 124 (27,13%) |
| Dislipidemia (n=456) | 239 (52,40%) |
| Tabaquismo (n=447) | 44 (9,6%) |
| Hemoglobina A1C (%); (n=457) | 9,10 ± 2,28 |
| Glicemia (mg/dL; n=457) | 234,85 ± 108,44 |
| LDL-c (mg/dl; n=387) | 122,51 ± 39,47 |
| HDL-c (mg/dl; n=361) | 44,97 ± 11,26 |
| Triglicéridos (mg/dl; n=419) | 192,30 ± 132,42 |
| Ácido úrico (mg/dl; n=278) | 4,67 ± 1,75 |
| Creatinina (mg/dl; n=377) | 0,91 ± 0,33 |
| AST (U/l; n=318) | 37,78 ± 25,60 |
| ALT (U/l; n=342) | 45,62 ± 38,75 |
| Hígado graso en ultrasonido (n=378) | 99 (26,2%) |
DISCUSIÓN
Teniendo en cuenta que la DMT2 es una enfermedad crónica caracterizada por la pérdida progresiva de la función de las células beta y la hiperglicemia correspondiente, el primer año después del diagnóstico de diabetes es probablemente el período con la mayor necesidad de alcanzar los logros metabólicos, principalmente la meta de HbA1C. Luego de un año de seguimiento, es posible evaluar el impacto del régimen de tratamiento inicial y las posibles modificaciones hechas durante ese periodo. El hallazgo principal de este estudio en condiciones de vida real es que, luego de un año de seguimiento, el 58% de los pacientes alcanzó la meta de HbA1C (<7%). Una publicación reciente sugiere que la mejora del control glucémico, dentro del primer año después del diagnóstico de DMT2, se asocia con un menor riesgo de eventos cardiovasculares mayores [22]; lo que agrega al sustento de la necesidad de alcanzar tasas de control glicémico aún mayores a las observadas en este estudio.
Más de la mitad de los pacientes tenían dislipidemia en el momento del diagnóstico de DMT2. El análisis de LDL-c, la fracción lipídica más fuertemente asociada con riesgo cardiovascular, mostró una leve mejoría; el porcentaje de pacientes con LDL-c < 100 mg / dL pasó de 27,13% a 39,66% luego de un año. De acuerdo con las guías actuales [23], el valor objetivo de LDL-c puede necesitar ser aún más bajo para los sujetos que han experimentado eventos cardiovasculares. También hubo una pequeña mejoría en los triglicéridos, pero no hubo cambios significativos en el HDL-c durante el seguimiento. Con respecto a la presión arterial, el 77,68% tenía valores inferiores a 140/90 mm Hg en el momento del diagnóstico de DMT2, y ese porcentaje aumentó a 89,23%, un año después.
Jasso y colaboradores publicaron en el 2015 un estudio realizado en 107 pacientes con DMT2 que acudieron a consulta en un hospital de Lima, en el que se encontró que 31,8% de ellos alcanzó el objetivo terapéutico de HbA1C < 7%, siendo el promedio de enfermedad de 6,8 años [24]. Pinto y colaboradores publicaron en el 2017, un estudio de 341 adultos con DMT2 tratados en un hospital de Lima, encontrando que el 41,1% de los tratados sin insulina y el 13,6% de los tratados con insulina, tenían HbA1C<7% [25]. El Reporte Epidemiológico del Ministerio de Salud publicado en el 2018 señala que entre más de 2,000 pacientes con diabetes y dato disponible de HbA1C, el 30,9% alcanzó HbA1C<7% [26]. En contraste con estos estudios hechos en Perú, nuestro estudio se concentra en el logro de metas un año después del diagnóstico.
| Parámetro comparado | Al diagnóstico | Al año deseguimiento | Valor p de la diferencia | |
| HbA1C – para todos | n=457 | n=457 | ||
| Promedio % +/- DE | 9,10 ± 2,28 | 7,34 ± 2,05 | <0,001 | |
| Rango % | 5,4 – 16,2 | 4,2 – 15,6 | ||
| HbA1C <7,0%, n (%) | 90 (19,69) | 264 (57,76) | <0,010 | |
| HbA1C – por género | n=214 | |||
| Hombre | 9,51 ± 2,28 | n=214 | ||
| Promedio ± DE | 7,25 ± 2,04 | <0,001* | ||
| Mujer | n=243 | n=243 | ||
| Promedio ± DE | 8,76 ± 2,22** | 7,42 ± 2,06 | <0,001* | |
| HbA1C – por grupo etario | ||||
| Menor de 65 años | ||||
| Promedio ± DE | n=369 | n=369 | ||
| 9,31 ± 2,28 | 7,37 ± 2,10 | <0,001* | ||
| 65 años a mas | n=88 | n=88 | ||
| Promedio ± DE | 8,29 ± 2,07*** | 7,19 ± 1,80 | <0,001* | |
| Parámetros | Al diagnóstico | Al año deseguimiento | Valor de p |
| LDL-c | n=387 | n = 353 | |
| Promedio +/- DE, mg/dL. | 122,51 ± 39,47 | 113,17 ± 41,27 | <0,001 |
| Rango | 38,00 – 274 | 37 – 364 | |
| LDL-c < 100 mg/dL, n (%) | 105 (27,13) | 140 (39,66) | |
| HDL-c | n = 361 | n = 334 | |
| Promedio +/- DE, mg/dL. | 44,97 ± 11,26 | 44,79 ± 9,64 | 0,831 |
| Rango | 13,0 – 90,0 | 26 – 87,0 | |
| HDL-c >40 mg/dL en varones, n (%) | 88 (52,01) | 85 (55,56) | |
| HDL-c >50 mg/dL en mujeres, n (%) | 61 (31,28) | 44 (24,31) | |
| Triglicéridos | n = 419 | n = 398 | |
| Promedio +/- DE, mg/dL. | 192,30 ± 132,42 | 160,64 ± 69,37 | <0,001 |
| Rango | 45 – 1260 | 35 – 465 | |
| Triglicéridos <150 mg/dL, n (%) | 185 (44,15) | 192 (48,24) | |
| Presión Arterial Sujetos con PA < 140/90, n (%) | n = 457 355 (77,68) | n = 446 398 (89,23) | <0,050 |
| Tratamiento (N=457) | n | (%) |
| Sólo dieta | 17 | (3,70) |
| Monoterapia oral | 178 | (38,9) |
| Metformina | 152 | (33,26) |
| Sulfonilurea | 15 | (3,28) |
| iDPP4 | 9 | (1,96) |
| iSGLT2 | 2 | (0,40) |
| Terapia de combinación oral | 152 | (33,26) |
| Metformina + sulfonilurea | 60 | (13,13) |
| Metformina + iDPP4 | 58 | (12,69) |
| Metformina + sulfonilurea + iDPP4 | 9 | (1,97) |
| Metformina + iSGLT2 | 7 | (1,53) |
| Sulfonilurea + iDPP4 | 5 | (1,09) |
| Metformina + sulfonilurea + iDPP4 | ||
| + iSGLT2 | 5 | (1,75) |
| Otras combinaciones | 8 | (1,75) |
| Insulina ± terapia oral | 110 | (24,10) |
| Insulina sola | 26 | (5,68) |
| Insulina + metformina | 38 | (8,32) |
| Insulina + metformina + iDPP4 | 14 | (3,06) |
| Insulina + metformina + sulfonilurea | 12 | (2,63) |
| Insulina + sulfonilurea | 8 | (1,75) |
| Insulina + iDPP4 | 7 | (1,53) |
| Insulina + sulfonilurea + iDPP4 | 2 | (0,44) |
| Otras combinaciones | 3 | (0,66) |
Una revisión reciente de publicaciones sobre logro de metas metabólicas en pacientes con DMT2 de América Latina [27] reveló una amplia variación en las tasas de logro de metas de HbA1C (9,5% a 63,0%), presión arterial (25,2% a 99,6%) y colesterol LDL (12,2% a 69,9%) encontradas en estudios que utilizaron definiciones de metas terapéuticas similares a las utilizadas en este estudio. Si bien encontramos tasas de logro de metas que se encuentran dentro de esos amplios rangos, nuestro estudio proporciona una perspectiva particular al centrarse en el logro temprano de metas. Adicionalmente, el hecho que más del 40% de los sujetos no alcanzaron la meta terapéutica de HbA1C luego de un año de tratamiento evidencia la oportunidad de mejora. Estos resultados sustentan también la necesidad de nuevos estudios para identificar los factores que pueden estar obstaculizando el logro óptimo de los objetivos de tratamiento en entornos de la vida real en Perú. Los hallazgos del presente estudio pueden ser un aporte para definir intervenciones que promuevan la optimización del control metabólico temprano y mejoren los resultados a largo plazo de la DMT2 en el Perú.
El análisis exploratorio sobre el logro de la meta de HbA1C sugiere que a mayor nivel basal de HbA1C, la tasa de logro de metas disminuye. Ello resalta la importancia del diagnóstico y manejo temprano de la DMT2. Se observa también que la monoterapia con metformina se usó como tratamiento inicial en pacientes con HbA1C por arriba de los valores para los que actualmente se recomienda el inicio de terapia combinada. La terapia combinada tiene mayor posibilidad de abordar las múltiples alteraciones fisiopatológicas de la DMT2. Los estándares de la ADA del 2019 [28] recomendaron comenzar el tratamiento con terapia de combinación oral si la HbA1C está más de 1,5% por encima de la meta terapéutica. La Asociación Americana de Endocrinólogos Clínicos (AACE) recomienda comenzar el tratamiento con terapia de combinación oral para pacientes con HbA1C basal entre 7,5% y 9,0%. La Asociación Latinoamericana de Diabetes (ALAD) recomienda comenzar con terapia de combinación oral en pacientes con HbA1C por encima de 8 %. [21].
Las limitaciones del presente estudio incluyen su diseño retrospectivo y la falta de procedimientos de laboratorio estandarizados, lo que puede haber afectado la precisión de los resultados. La representatividad de la muestra fue limitada ya que se utilizó el muestreo por conveniencia y dicha muestra solo incluyó a sujetos que buscaron atención endocrinológica ambulatoria. También es posible que se haya seleccionado las historias con mayor número de evaluaciones, lo que pudo redundar en la selección preferente de sujetos con mejor control metabólico. Por otro lado, la distribución de centros en múltiples regiones fortalece la representatividad de los datos. Si bien es cierto, el objetivo del tratamiento con HbA1C debe ser individualizado, se utilizó un único criterio (HbA1C<7%) para el análisis y debemos resaltar que este estudio no fue diseñado para explorar la lógica detrás de la selección de los tratamientos prescritos o las recomendaciones del cambio del estilo de vida, ni la adherencia al tratamiento. Los hallazgos de nuestro análisis exploratorio deben tomarse con cautela y pueden considerarse solo para generar hipótesis.
En este estudio en condiciones de la vida real, en adultos con DMT2 con un año de seguimiento, el logro de la meta de HbA1C (<7%) se alcanzó en el 58% de los pacientes. Si bien estos resultados son compatibles con los reportados en otros estudios de la región, se evidencia la oportunidad de mejorar el logro temprano de metas con el objetivo de optimizar los resultados a largo plazo.
| Logró meta sin escalamiento | Logró meta con escalamiento | No logró la meta | |||||
| # | # | % | # | % | # | % | |
| HbA1C ≤ 8% | 168 | ||||||
| Monoterapia oral | 117 | 77 | 65,81% | 17 | 14,53% | 23 | 19,66% |
| Combinación oral | 40 | 29 | 72,50% | 3 | 7,50% | 8 | 20,00% |
| Insulina ± oral | 11 | 7 | 63,64% | 1 | 9,09% | 3 | 27,27% |
| HbA1C > 8% a ≤ 9% | 69 | ||||||
| Monoterapia oral | 26 | 10 | 38,46% | 4 | 15,38% | 12 | 46,15% |
| Combinación oral | 33 | 18 | 54,55% | 2 | 6,06% | 13 | 39,39% |
| Insulina ± oral | 10 | 5 | 50,00% | 0 | 0,00% | 5 | 50,00% |
| HbA1C > 9% a ≤ 10% | 61 | ||||||
| Monoterapia oral | 16 | 4 | 25,00% | 1 | 6.25% | 11 | 68,75% |
| Combinación oral | 29 | 6 | 20,69% | 4 | 13.79% | 19 | 65,52% |
| Insulina ± oral | 13 | 6 | 46,15% | 0 | 0,00% | 7 | 53,85% |
| HbA1C >10% | 145 | ||||||
| Monoterapia oral | 19 | 3 | 15,79% | 3 | 15,79% | 13 | 68,42% |
| Combinación oral | 50 | 19 | 38,00% | 1 | 2,00% | 30 | 60,00% |
| Insulina ± oral | 76 | 26 | 34,21% | 5 | 6,58% | 45 | 59,21% |
REFERENCIAS BIBLIOGRÁFICAS
1. Laiteerapong N, Ham SA, Gao Y, Moffet H, Liu J, Huanget E, et al. The legacy effect in type 2 diabetes: impact of early glycemic control on future complications (The Diabetes & Aging Study). Diabetes Care. 2019;42(3):416-426. doi: 10.2337/dc17-1144.
2. Stratton IM, Adler AI, Neil HAW, Manley SE, Cull CA, Hadden D, et al. Association of glycemia with macroascular and microvascular complications of type 2 diabetes (UKPDS 35): prospective observational study. BMJ. 2000;321(7258):405-12. doi: 10.1136/ bmj.321.7258.405.
3. Bianchi C, Del Prato S. Metabolic Memory and Individual Treatment Aims in Type 2 Diabetes – Outcome-Lessons Learned from Large Clinical Trials. Rev Diabet Stud. 2011;8(3):432-40. doi: 10.1900/ RDS.2011.8.432.
4. Lind M, Imberg H, Coleman R, Nerman O, Holman R. Historical HbA1c Values May Explain the Type 2 Diabetes Legacy Effect: UKPDS 88. Diabetes Care. 2021; 44:2231-2237. doi.org/10.2337/ dc20-2439.
5. Inzucchi SE, Bergenstal RM, Buse JB, Diamant M, Ferrannini E, Nauck M, et al. Management of hyperglycemia in type 2 diabetes: A patient-centered approach. Diabetes Care. 2012;35(6):1364-79. doi: 10.2337/dc12-0413.
6. Cheung BMY, Ong KL, Cherny SS, Sham P-, Tso AWK, Lam KSL. Diabetes prevalence and therapeutic target achievement in the United States, 1999 to 2006. Am J Med. 2009;122(5):443-53. doi: 10.1016/j.amjmed.2008.09.047.
7. Stark Casagrande S, Fradkin JE, Saydah SH, Rust KF, Cowie CC. The prevalence of meeting A1C, blood pressure, and LDL goals among people with diabetes, 1988-2010. Diabetes Care. 2013;36(8):2271- 9. doi: 10.2337/dc12-2258.
8. International Diabetes Federation. International Diabetes Federation. https://www.idf.org/aboutdiabetes/complications. html; Accessed 25 April 2022.
9. Garber AJ, Abrahamson MJ, Barzilay JI, Blonde L, Bloomgarden ZT, Bush MA, et al. AACE comprehensive diabetes management algorithm 2013. Endocr Pract. 2013;19(2):327-36. doi: 10.4158/ endp.19.2.a38267720403k242.
10. Fu AZ, Qiu Y, Davies MJ, Radican L, Engel SS. Treatment intensification in patients with type 2 diabetes who failed metformin monotherapy. Diabetes Obes Metab. 2011;13(8):765-9. doi: 10.1111/j.1463- 1326.2011.01405.x.
11. Huayanay-Espinoza IE, Guerra-Castañon F, Lazo-Porras M, Castaneda-Guarderas A, Thomas NJ, Garcia-Guarniz AL, et al. Metabolic control in patients with type 2 diabetes mellitus in a public hospital in Peru: a cross-sectional study in a low-middle income country. PeerJ. 2016;4:e2577. doi: 10.7717/peerj.2577.
12. U.K. prospective diabetes study 16. Overview of 6 years' therapy of type II diabetes: a progressive disease. U.K. Prospective Diabetes Study Group. Diabetes. 1995;44(11):1249-58. PMID: 7589820.
13. Turner RC, Cull CA, Frighi V, Holman RR. for the UK prospective diabetes study (UKPDS) group. Glycemic control with diet, sulfonylurea, metformin, or insulin in patients with type 2 diabetes mellitus: Progressive requirement for multiple therapies (UKPDS 49). JAMA. 1999;281(21):2005-12. doi: 10.1001/jama.281.21.2005.
14. Van Gaal LF, De Leeuw IH. Rationale and options for combination therapy in the treatment of type 2 diabetes. Diabetologia. 2003;46 Suppl 1:M44-50. doi: 10.1007/s00125-002-0936-0.
15. Kahn SE, Haffner SM, Heise MA, Herman WH, Holman RR, Jones NP, et al. Glycemic durability of rosiglitazone, metformin, or glyburide monotherapy. N Engl J Med. 2006;355(23):2427-43. doi: 10.1056/NEJMoa066224.
16. McDonald HP, Garg AX, Haynes RB. Interventions to enhance patient adherence to medication prescriptions: Scientific review. JAMA. 2002;288(22):2868-79. doi: 10.1001/jama.288.22.2868.
17. Blonde L. Current challenges in diabetes management. Clin Cornerstone. 2005;7 Suppl 3:S6-17. doi: 10.1016/s1098- 3597(05)80084-5.
18. Piette JD, Heisler M, Wagner TH. Problems paying out-of-pocket medication costs among older adults with diabetes. Diabetes Care. 2004;27(2):384-91. doi: 10.2337/diacare.27.2.384.
19. Reach G, Pechtner V, Gentilella R, Corcos A, Ceriello A. Clinical inertia and its impact on treatment intensification in people with type 2 diabetes mellitus. Diabetes Metab. 2017;43(6):501-511. doi: 10.1016/j.diabet.2017.06.003.
20. American Diabetes Association. Standards of Medical Care in Diabetes - 2018. Diabetes Care. 2017;41:S73-S85. doi:https://doi. org/10.2337/dc18-S008.
21. Asociación Latinoamericana de Diabetes. Guías ALAD sobre el Diagnóstico, Control y Tratamiento de la Diabetes Mellitus Tipo 2 con Medicina Basada en Evidencia. Edición 2019. https:// revistaalad.com/guias/5600AX191_guias_alad_2019.pdf. Accessed 25 April 2022.
22. Whyte MB, Joy M, Hinton W, McGovern A, Hoang U, van Vlymen J, et al. Early and ongoing stable glycaemic control is associated with a reduction in major adverse cardiovascular events in people with type 2 diabetes: A primary care cohort study. Diabetes Obes Metab. 2022;24(7):1310-1318. doi: 10.1111/dom.14705. Epub 2022 Apr 18.
23. Grundy S, Stone N, Bailey A, Beam C, Birtcher K, Blumenthal R, et.al. 2018 AHA/ACC/AACVPR/AAPA/ABC/ACPM/ADA/AGS/APhA/ASPC/ NLA/PCNA Guideline on the Management of Blood Cholesterol: A Report of the American College of Cardiology/American Heart Association Task Force on Clinical Practice Guidelines. Circulation. 2019;139:e1082–e1143. https://doi.org/10.1161/ CIR.0000000000000625
24. Jasso-Huamán Luis Eduardo, Villena-Pacheco Arturo, Guevara- Linares Ximena. Control metabólico en pacientes diabéticos ambulatorios de un hospital general. Rev Med Hered [Internet]. 2015 Jul [citado 2023 Abr 17] ; 26( 3 ): 167-172. Disponible en: http:// www.scielo.org.pe/scielo.php?script=sci_arttext&pid=S1018- 130X2015000300005&lng=es.
25. Pinto-Valdivia M, Guevara-Linares X, Huaylinos-Párraga Y, Chia-Gonzales S, Marique-Hurtado H. Características clínicas y epidemiológicas de los pacientes adultos con diabetes tipo 2 tratados con insulina en un hospital general de Lima. Rev Soc Peruana Med Interna. 2017;30(1):6-10. DOI: https://doi. org/10.36393/spmi.v30i1.81.
26. Boletín Epidemiológico del Perú. Vol 27 – SE 36 – 2018. Accedido en: extension://elhekieabhbkpmcefcoobjddigjcaadp/https://www.dge.gob.pe/portal/docs/vigilancia/boletines/2018/36.pdf
27. Avilés-Santa LM, Monroig-Rivera A, Soto-Soto A, Lindberg NM. Current State of Diabetes Mellitus Prevalence, Awareness, Treatment, and Control in Latin America: Challenges and Innovative Solutions to Improve Health Outcomes Across the Continent. Curr Diab Rep. 2020;20(11):62. doi: 10.1007/s11892-020-01341-9.
28. Standards of Medical Care in Diabetes - 2019. American Diabetes Association. Diabetes Care. 2018;42:S90-S102. doi:https://doi. org/10.2337/dc19-S009.