Originales Breves
Hipotermia terapéutica para tratamiento de encefalopatía hipóxico-isquémica del recién nacido asfixiado: Características clínicas, radiológicas y electrográficas de los neonatos atendidos en el Instituto Nacional Materno Perinatal
Therapeutic hypothermia for the management of hypoxic-ischemic encephalopathy in asphyxiated newborns: Clinical, electrographic and radiologic features of newborns treated at Instituto Materno Perinatal
Hipotermia terapéutica para tratamiento de encefalopatía hipóxico-isquémica del recién nacido asfixiado: Características clínicas, radiológicas y electrográficas de los neonatos atendidos en el Instituto Nacional Materno Perinatal
Acta Médica Peruana, vol. 39, núm. 4, pp. 369-375, 2022
Colegio Médico del Perú

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial 4.0 Internacional.
Recepción: 23 Agosto 2022
Aprobación: 24 Noviembre 2022
Resumen:
La encefalopatía hipóxico-isquémica (EHI) es el síndrome neurológico causado por la asfixia perinatal. La hipotermia terapéutica (HT) ha demostrado reducir la mortalidad y morbilidad asociadas a EHI. Se realizó un estudio descriptivo retrospectivo con 30 recién nacidos con EHI moderada y severa que recibieron HT en la Unidad de Cuidados Intensivos del Instituto Materno Perinatal desde setiembre de 2017 a noviembre de 2020. Nueve de los casos fueron severos (30 %). El tiempo promedio de ingreso a HT fue 3.4 horas de vida. No se registraron efectos adversos importantes atribuibles a HT. Todos los pacientes severos tuvieron crisis epilépticas, ecografías cerebrales de ingreso y resonancias con anormalidades. La mortalidad fue de 20.0 %, aunque fue significativamente menor en el grupo con EHI moderada. Se identificaron las características de presentación clínica, electrográfica y radiológica de los neonatos con EHI que recibieron hipotermia terapéutica, la cual se muestra como un procedimiento seguro y efectivo.
Palabras clave: Hipoxia-Isquemia Encefálica, Hipotermia.
Abstract: Hypoxic-ischemic encephalopathy (HIE) is the neurological syndrome caused by perinatal asphyxia. Therapeutic hypothermia (TH) has been shown to reduce HIE-associated morbidity and mortality. A descriptive and retrospective study with 30 newborns with moderate and severe HIE who underwent TH in the Intensive Care Unit (ICU) of Instituto Materno Perinatal, from September 2017 until November 2020. Nine patients were severely affected (30%). The average tome for being admitted in the ICU was at 3.4 hours of life. No important adverse effects attributable to TH were observed. All severely affected patients experienced epileptic crises, and abnormal cerebral ultrasonography and magnetic resonance imaging studies on admission. Mortality was 20.0%, but it was significantly lower in the group with moderate HIE. Clinical, electrographic, and radiological characteristics of neonates with HIE who underwent therapeutic hypothermia were identified. This procedure has been shown to be safe and effective.
Keywords: Hypoxia-Ischemia, Brain, Hypothermia.
INTRODUCCIÓN
La encefalopatía hipóxico-isquémica (EHI) es el síndrome neurológico causado por la asfixia perinatal. Su gravedad es variable y depende de diversos factores como la condición fetal antenatal y la severidad de eventos hipóxico-isquémicos perinatales. La EHI afecta a 1 - 8 de cada 1000 nacidos vivos, siendo la frecuencia mayor en países en desarrollo [1]. Sin tratamiento, entre 24 y 41 % de pacientes con EHI moderada y un 100 % de pacientes con EHI severa tendrán discapacidad severa o fallecerán [2].
La hipotermia terapéutica (HT) es el tratamiento actual de elección para manejar la injuria secundaria causada por la asfixia. La reducción de la temperatura corporal iniciada en las seis primeras horas de vida ha probado reducir la mortalidad y morbilidad asociadas [3,4]. Esta intervención se viene empleando desde 2017 en el Instituto Nacional Materno Perinatal constituyendo la primera experiencia a nivel nacional [5].
Nuestro objetivo es describir las características de los recién nacidos con EHI moderada y severa que recibieron hipotermia terapéutica en nuestra institución.
MATERIALES Y MÉTODOS
Diseño de estudio
Se realizó un estudio descriptivo retrospectivo. El muestreo fue no probabilístico por conveniencia con casos consecutivos.
Población de estudio
La población estuvo constituida por los recién nacidos con diagnóstico de EHI moderada y severa que recibieron HT en la Unidad de Cuidados Intensivos del Instituto Materno Perinatal desde setiembre de 2017 a noviembre de 2020. Se revisaron las historias clínicas, las resonancias magnéticas cerebrales y los trazados electrográficos de los pacientes.
Procedimientos
El protocolo de manejo de la institución especifica los criterios de inclusión (generales y específicos) y de exclusión para HT (Tabla 1). Se requiere que uno o ambos padres firmen el consentimiento informado. De acuerdo al protocolo, la valoración neurológica al ingreso se realiza mediante la escala de Thompson [6] aplicada por el médico neonatólogo o neuropediatra que atendió al bebé al momento antes de iniciar la HT. El grado de encefalopatía se clasificó en moderada (neonato con letargia o estupor, o con un puntaje de Thompson igual o mayor a 7 al ingreso) o severa (paciente en coma con cualquier puntaje) [7] .
El mismo protocolo considera acidosis severa al ingreso como un valor de pH menor a 7.0 o un exceso de bases menor a -12 mEq/l en el estudio de gases arteriales tomados en el cordón umbilical o en la primera hora de vida. La reanimación avanzada se define como la necesidad de masaje cardiaco y/o uso de adrenalina o reposición de volumen con bolos de salino durante las maniobras de reanimación inmediatamente posteriores al nacimiento.
Todos los pacientes fueron manejados en la Unidad de Cuidados Intensivos neonatales. Los pacientes incluidos fueron sometidos al tratamiento empleando una manta para hipotermia corporal total administrada en forma automática mediante un equipo de enfriamiento Criticool® (Mennen Medical 2016), con el que se llevó a los pacientes hasta la temperatura central objetivo de 33.5 grados Celsius, la cual se mantuvo por 72 horas. El mismo equipo se empleó para recalentar al paciente al final del procedimiento a la velocidad de 0.5 grados por hora. Se registraron los valores de lactato sérico y la duración de la lactacidemia a partir de las muestras de gases arteriales. El manejo de la asfixia y las complicaciones en otros órganos se llevaron a cabo de forma convencional [Figura 1].
Se realizó el estudio electrográfico con EEG convencional con montaje reducido (Nihon-Kohden, 2010) y/o con monitor de amplitud integrada (aEEG)(Olympic, Natus, 2018). Las crisis eléctricas se definieron como eventos paroxísticos registrados en EEG, con ondas con morfología anormal, con duración mayor a 10 segundos y amplitud de más de 2 mV del voltaje basal.
| Criterios generales de inclusión |
| · Para poder ser considerado candidato para enfriamiento terapéutico, el recién nacido debe cumplir todos los siguientes criterios: a. Edad gestacional mayor o igual a 35 semanas b. Tiempo de vida menor de 6 horas c. Peso al nacer mayor o igual a 2000 gramos d. Consentimiento informado de los padres e. Signos clínicos de encefalopatía moderada o severa (usar escala de Thompson) |
| Criterios específicos de inclusión |
| · El paciente debe tener dos o más de los siguientes criterios específicos: o Historia de evento perinatal agudo (evento centinela). Estos eventos incrementan significativamente el riesgo de EHI, pero están presentes solamente en 20-30 % de los pacientes con encefalopatía neonatal. o Puntaje de Apgar menor o igual a 3 a los 5 minutos de vida. o Necesidad de ventilación asistida por más de 10 minutos o necesidad de reanimación cardiopulmonar o Gases arteriales de cordón o de la primera hora de vida con pH menor o igual a 7.0 y/o exceso de bases menor o igual a -12. |
| Criterios de exclusión |
| a. Pacientes con malformaciones mayores o sospecha de cromosomopatías b. Pacientes con microcefalia al nacer c. Pacientes con hemorragia aguda d. Pacientes en condición de gravedad extrema o moribundos |
Los registros aEEG con patrón hipovoltado, isoeléctrico y salva- supresión se consideraron de mal pronóstico, especialmente si persistieron más allá de las 48 horas [8].
La ecografía cerebral se realizó diariamente y se repitió durante el periodo de recalentamiento. El índice de resistencia se evaluó en la arteria cerebral anterior y/o pericallosa en cada evaluación. La resonancia magnética (RMN) cerebral se realizó entre los 10-30 días de vida. Los hallazgos de RMN se clasificaron como anormales según la descripción de las lesiones encontradas en sustancia gris, blanca y/o cerebelo atribuibles a la asfixia [9].
Se realizó una evaluación neurológica completa antes del alta. En caso de bebés fallecidos se consideró la última evaluación previa al fallecimiento. El resultado se clasificó como normal, con disfunción menor (alteraciones menores del tono muscular y/o reflejos, ausencia de compromiso de pares craneales, ausencia de movimientos anormales, normocefalia) y disfunción mayor (alteraciones severas de tono muscular y/o compromiso de pares craneales y/o presencia de movimientos anormales y/o microcefalia).
Aspectos éticos
El estudio fue aprobado por el comité de Ética del INMP.
Análisis de datos
La base de datos fue confidencial y se empleó el paquete STATA 15.0 para el análisis de datos. Las variables cuantitativas se expresaron con medidas de tendencia central y dispersión, las variables cualitativas con frecuencias relativas y absolutas. Se realizó un análisis exploratorio para las características de los pacientes y su asociación con severidad de enfermedad empleando Chi cuadrado y prueba exacta de Fisher.
RESULTADOS
Treinta y dos recién nacidos completaron los criterios de inclusión dentro del periodo de estudio. Dos bebés fueron excluidos, uno por fallecimiento antes de las 24 horas y el otro por diagnóstico de listeriosis como causa de la encefalopatía. Treinta pacientes fueron finalmente incluidos en el estudio. De estos, 21 presentaron EHI moderada (70.0 %) y 9 con EHI severa (30.0 %). Dos bebés fueron referidos desde otros centros y los restantes nacieron en el instituto. Las características demográficas de los pacientes incluidos y de sus madres se presentan en la tabla 2.
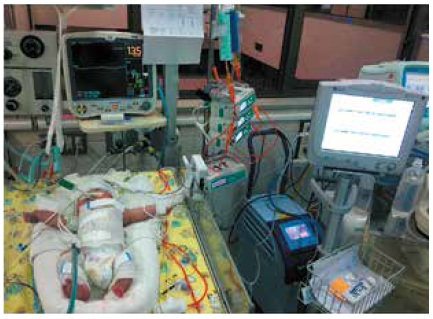
Figura 1.
Hipotermia terapéutica en un paciente con encefalopatía hipóxicoisquémica severa en la unidad de cuidados intensivos neonatales
| Criterios generales de inclusión |
| • Para poder ser considerado candidato para enfriamiento terapéutico, el recién nacido debe cumplir todos los siguientes criterios: a. Edad gestacional mayor o igual a 35 semanas b. Tiempo de vida menor de 6 horas c. Peso al nacer mayor o igual a 2000 gramos d. Consentimiento informado de los padres e. Signos clínicos de encefalopatía moderada o severa (usar escala de Thompson) |
| Criterios específicos de inclusión |
| • El paciente debe tener dos o más de los siguientes criterios específicos: - Historia de evento perinatal agudo (evento centinela). Estos eventos incrementan significativamente el riesgo de EHI, pero están presentes solamente en 20-30 % de los pacientes con encefalopatía neonatal. - Puntaje de Apgar menor o igual a 3 a los 5 minutos de vida. - Necesidad de ventilación asistida por más de 10 minutos o necesidad de reanimación cardiopulmonar - Gases arteriales de cordón o de la primera hora de vida con pH menor o igual a 7.0 y/o exceso de bases menor o igual a -12 |
| Criterios de exclusión |
| a. Pacientes con malformaciones mayores o sospecha de cromosomopatías b. Pacientes con microcefalia al nacer c. Pacientes con hemorragia aguda d. Pacientes en condición de gravedad extrema o moribundos |
Todos los pacientes alcanzaron la temperatura objetivo. El tiempo promedio de ingreso a HT fue de 3.4 horas, 13 pacientes (43.3 %) iniciaron la HT antes de las 3 horas de vida. La tabla 3 muestra las características de los pacientes con EHI moderada y severa.
Todos los pacientes tuvieron estudios electrográficos. Diecinueve pacientes tuvieron monitoreo electrográfico continuo aEEG (63.3 %). Catorce pacientes presentaron crisis clínicas (46.7 %) y 18 crisis eléctricas (60 %). En el caso de los pacientes con monitoreo aEEG, 12 presentaron trazados de base de mal pronóstico (63.1 %).
No se registraron efectos adversos importantes atribuibles a HT. En un caso se tuvo que suspender la HT por hipertensión pulmonar severa secundaria a la asfixia.
Se realizó resonancia magnética cerebral a 18 pacientes. El promedio de tiempo de vida al momento del estudio fue de 24 días. Tres pacientes salieron de alta para realizar el estudio en forma ambulatoria. Seis (20 %) pacientes tuvieron un estudio normal. Todos los pacientes severos tuvieron ecografías cerebrales y resonancias con anormalidades.
La mortalidad fue de 20.0 % (6 pacientes). En dos casos se determinó que la causa de fallecimiento era la propia asfixia (letalidad 6.6 %), en los restantes la causa se atribuyó a una infección intercurrente o complicaciones de la hospitalización prolongada.
| Parámetros de evaluación | EHI moderada | EHI severa | P |
| Puntaje de Apgar al 5to minuto (media + DS) | 4.4 + 1.4 | 3.5 + 1.4 | NS |
| pH al ingreso (media + DS) | 6.95 + 0.19 | 6.93 + 0.29 | NS |
| EB al ingreso mEq/L (media + DS) | 15.53 + 4.13 | 18.63 + 5.55 | NS |
| Lactato sérico al ingreso mmoL/lt (promedio + DS) | 12.08 + 4.26 | 15.01 + 5.01 | NS |
| Duración de lactacidemia en horas (media + DS) | 39.7 + 28.1 | 78.6 +71.5 | NS |
| Puntaje de Thompson al ingreso > 16 (n/N,%) | 2/21 (9.5%) | 3/9 (33.3%) | NS |
| Edad al inicio de la hipotermia (horas) (n/N, %) | 3.4 + 1.7 | 3.4 + 1.3 | NS |
| Compromiso de otros órganos y sistemas (n/N, %) | 8/21 (38.1%) | 8/9 (88.9%) | 0.013* |
| Ecografía cerebral anormal en primeras 72 horas (n/N, %) | 13/21 (61.9%) | 9/9 (100%) | 0.035* |
| IR más bajo durante hipotermia (media + DS) | 0.57 + 0.08 | 0.51 + 0.13 | NS |
| RMN anormal (n/N, %) | 7/13 (53.8%) | (5/5) 100% | NS |
| aEEG/EEG de mal pronóstico (n/N, %) | 4/21 (19%) | 6/9 (66%) | 0.03* |
| Crisis eléctricas (n/N, %) | 10/21 (47.6%) | 7/8 (87.5%) | NS |
| Crisis clínicas (n/N, %) | 7/21 (33.3%) | 7/9 (77.8%) | 0.032* |
| Disfunción mayor en el examen neurológico (n/N, %) | 12/21 (57.1%) | 2/9 (22.2%) | 0.003* |
| Mortalidad (n/N, %) | 9.5% (2/21) | 44.4% (4/9) | 0.049* |
DISCUSIÓN
La HT es la única estrategia terapéutica actualmente recomendada para el manejo de los bebés con EHI moderada y severa. Existe evidencia de buen nivel que ha demostrado la disminución de la morbimortalidad asociada a esta patología cuando el bebé ingresa a HT antes de las 6 horas de vida [3,4,10]. Nuestra institución empezó la modalidad de tratamiento de hipotermia corporal total en setiembre de 2017, y cuenta desde enero de 2019 con un equipo de monitoreo de electroencefalografía de amplitud integrada, por lo que desde entonces el 100 % de bebés sometidos a hipotermia es vigilado bajo esta modalidad.
El perfil del paciente asfixiado atendido en nuestra institución es muy similar al de las series descritas en la literatura. Similar a lo reportado en otras series, se encontró que un 30 % de pacientes tienen un evento centinela registrado en las horas previas o periparto. Algunos autores asocian la ocurrencia de eventos centinela (prolapso o accidentes de cordón, ruptura uterina, hemorragia materna o fetal, desprendimiento de placenta, etc.) a ciertos patrones específicos en RMN cerebral y a características específicas de discapacidad [11].
El inicio de la hipotermia antes de las tres horas de vida tiene un pronóstico motor asociado más favorable [12]. A pesar de que la gran mayoría de nacimientos se dan en nuestra propia institución, en nuestra serie menos de la mitad de pacientes lograron esta meta, lo que hace necesario revisar los procesos y corregir los pasos para reducir este tiempo.
Se registraron crisis epilépticas (clínicas y/o eléctricas) en 60 % de pacientes, similar a lo reportado en otros países de la región y en los ensayos clínicos en países desarrollados. Un aEEG persistentemente anormal por más de 48 horas se asocia a resultados adversos en la evaluación del desarrollo psicomotor, por lo que se hará necesario reportar los hallazgos de estos registros asociados al seguimiento de los pacientes sobrevivientes.
Los hallazgos en RMN cerebral no se diferencian de las series revisadas en relación a la frecuencia de RMN normales, las cuales han sido más frecuentes en los pacientes menos severos, y que son útiles para establecer pronóstico [13]. El tiempo promedio de realización de las RMN cerebrales en nuestros pacientes es tardío, por lo que optamos por no emplear escalas de valoración de severidad de hallazgos, puesto que estos estudios se realizan con RMN obtenida entre el día 7 y 14 de vida y los estudios tardíos pueden tener resultados difíciles de interpretar. Es nuestro objetivo ajustar este tiempo para poder ser realizado dentro del período ideal [9].
La HT resultó ser un procedimiento seguro para nuestra población de pacientes, no habiéndose registrado efectos adversos importantes que justificaran la interrupción del procedimiento. No se registraron episodios de plaquetopenia severa ni de necrosis de grasa subcutánea, efectos que se reportan con cierta frecuencia [4].
Comparando con países de la región se encontraron porcentajes de mortalidad variables. En México [14], en un estudio con 12 pacientes asfixiados que recibieron dos tipos de HT (selectiva y corporal total), fallecieron 2 (16.6 %), ambos con EHI severa. En Colombia, en un estudio descriptivo de 64 pacientes publicado en 2018, la mortalidad llegó al 6.25 %. En este estudio se incluyeron pacientes con diagnóstico de asfixia perinatal moderada (pH < 7,2, Apgar 5 min 6-7), y severa según los criterios de la Academia Americana de Pediatría, lo que puede explicar la inclusión de pacientes menos severos en comparación con nuestro trabajo [15]. En el estudio de Magalhaes, realizado en Brasil en 2015, se evaluaron 35 pacientes, ninguno de los cuales falleció. En este mismo estudio se encontró un tiempo promedio de ingreso a hipotermia de una hora y 30 minutos y escasas complicaciones de la HT. Sin embargo, no se especificó el porcentaje de pacientes moderados y severos, lo que podría explicar estas altas tasas de sobrevivencia [16]. Los resultados de la experiencia en Chile, de más de 15 años, son variables de centro a centro [17].
El ensayo clínico controlado y randomizado de Thayyil con 408 recién nacidos con EHI moderada y severa, realizado en India, Sri Lanka y Bangladesh, encontró una preocupante asociación entre el empleo de HT para manejo de EHI y aumento en la mortalidad, sin reducción de la discapacidad a los 18-22 meses [18]. Este resultado puede deberse a que, a diferencia de nuestra población, los pacientes de dicha serie son en su mayoría referidos en otros centros y/o partos domiciliarios (69 %), la frecuencia de eventos centinela es de apenas 8 %, lo que se traduce que en pocos casos se conoce el momento exacto de ocurrencia de la injuria hipóxico-isquémica. En esta serie la mayoría de los nacimientos ocurrieron fuera del hospital donde se aplicó la HT, esto puede llevar a grandes diferencias en el manejo prehospitalario de los bebés [19]. Si buscamos el perfil del paciente atendido en nuestro centro con el mejor resultado, encontramos que se trata del bebé nacido en nuestra institución, con un antecedente de evento centinela identificado, que clínicamente sólo expresa compromiso neurológico moderado, sin compromiso de otros órganos y sistemas, y que logra ingresar a hipotermia en las tres primeras horas de vida. Los restantes pacientes, con sospecha de patología intrauterina de tipo inflamatorio o infeccioso, parecen verse menos favorecidos por el uso de la hipotermia. Esta experiencia parece ser similar a la de otros países de bajos y medios ingresos que continúan realizando HT para EHI moderada y severa con resultados favorables [20].
Entre las limitaciones de nuestro trabajo encontramos el aún escaso número de pacientes reportados, razón por la cual los hallazgos del análisis exploratorio no pueden generalizarse y requerirán ser evaluados en un estudio más amplio. Otra limitación fueron las dificultades logísticas para solicitar los estudios de neuroimágenes en el plazo recomendado de tiempo, lo que podría llevar a subestimar el pronóstico a largo plazo. Por otro lado, es importante evaluar el seguimiento de los pacientes sometidos a esta terapia para evaluar el real impacto de su uso sobre el neurodesarrollo de los bebés asfixiados que reciben hipotermia.
CONCLUSIONES
Reportamos la primera experiencia nacional con hipotermia terapéutica de alta tecnología para el tratamiento de los neonatos asfixiados. La hipotermia terapéutica resulta ser un procedimiento seguro sin efectos adversos importantes, cuyo beneficio sobre la sobrevida es mayor en los bebés con compromiso moderado, tal como se ha descrito en otras experiencias en la región.
REFERENCIAS BIBLIOGRÁFICAS
1. Kurinczuk JJ, White-Koning M, Badawi N. Epidemiology of neonatal encephalopathy and hypoxic–ischaemic encephalopathy. Early Hum Dev. 2010 Jun;86(6):329–38. https://doi.org/10.1016/j. earlhumdev.2010.05.010.
2. Pin TW, Eldridge B, Galea MP. A review of developmental outcomes of term infants with post-asphyxia neonatal encephalopathy. Eur J Paediatr Neurol. 2009 May;13(3):224-34. doi: 10.1016/j. ejpn.2008.05.001. Epub 2008 Jun 27. PMID: 18585940.
3. Jacobs SE, Berg M, Hunt R, Tarnow-Mordi WO, Inder TE, Davis PG. Cooling for newborns with hypoxic ischaemic encephalopathy. Cochrane Neonatal Group, editor. Cochrane Database Syst Rev [Internet]. 2013 Jan 31 [cited 2020 Dec 10]; Available from: http:// doi.wiley.com/10.1002/14651858.CD003311.pub3.
4. Tagin MA, Woolcott CG, Vincer MJ, Whyte RK, Stinson DA. Hypothermia for Neonatal Hypoxic Ischemic Encephalopathy: An Updated Systematic Review and Meta-analysis. Arch Pediatr Adolesc Med [Internet]. 2012 Jun 1 [cited 2022 Feb 21];166(6). Available. from: http://archpedi.jamanetwork.com/article. aspx?doi=10.1001/archpediatrics.2011.1772.
5. Medina-Alva P. Hipotermia terapéutica en el tratamiento de encefalopatía hipóxico isquémica en el Instituto Nacional Materno Perinatal. Rev Peru Investig Materno Perinat. 2017 Dec 15;6(2):60– 3. https://doi.org/10.33421/inmp.2017100.
6. Thompson CM, Puterman AS, Linley LL, Hann FM, van der Elst CW, Molteno CD, et al. The value of a scoring system for hypoxic ischaemic encephalopathy in predicting neurodevelopmental outcome. Acta Paediatr. 1997 Jul;86(7):757–61. https://doi. org/10.1111/j.1651-2227.1997.tb08581.x.
7. Chansarn P, Torgalkar R, Wilson D, Fan CS, Widjaja E, Whyte H, Tam EWY, Lee KS. Correlation of Thompson and modified Sarnat scores in neonatal hypoxic ischemic encephalopathy. J Perinatol. 2021 Jun;41(6):1522-1523. doi: 10.1038/s41372-021-00987-x. Epub 2021 Mar 1. PMID: 33649434.
8. Chandrasekaran M, Chaban B, Montaldo P, Thayyil S. Predictive value of amplitude-integrated EEG (aEEG) after rescue hypothermic neuroprotection for hypoxic ischemic encephalopathy: a meta- analysis. J Perinatol Off J Calif Perinat Assoc. 2017 Jun;37(6):684–9. https://doi.org/10.1038/jp.2017.14.
9. Weeke LC, Groenendaal F, Mudigonda K, Blennow M, Lequin MH, Meiners LC, et al. A Novel Magnetic Resonance Imaging Score Predicts Neurodevelopmental Outcome After Perinatal Asphyxia and Therapeutic Hypothermia. J Pediatr. 2018 Jan;192:33-40.e2. https://doi.org/10.1016/j.jpeds.2017.09.043.
10. Edwards AD, Brocklehurst P, Gunn AJ, Halliday H, Juszczak E, Levene M, et al. Neurological outcomes at 18 months of age after moderate hypothermia for perinatal hypoxic ischaemic encephalopathy: synthesis and meta-analysis of trial data. BMJ. 2010 Feb 9;340(feb09 3):c363–c363. https://doi.org/10.1136/bmj. c363.
11. Shankaran S, Laptook AR, McDonald SA, Hintz SR, Barnes PD, Das A, et al. Acute Perinatal Sentinel Events, Neonatal Brain Injury Pattern, and Outcome of Infants Undergoing a Trial of Hypothermia for Neonatal Hypoxic-Ischemic Encephalopathy. J Pediatr. 2017 Jan;180:275-278.e2. https://doi.org/10.1016/j.jpeds.2016.09.026.
12. Thoresen M, Tooley J, Liu X, Jary S, Fleming P, Luyt K, et al. Time Is Brain: Starting Therapeutic Hypothermia within Three Hours after Birth Improves Motor Outcome in Asphyxiated Newborns. Neonatology. 2013;104(3):228–33. https://doi. org/10.1159/000353948.
13. Sánchez Fernández I, Morales-Quezada JL, Law S, Kim P. Prognostic Value of Brain Magnetic Resonance Imaging in Neonatal Hypoxic-Ischemic Encephalopathy: A Meta-analysis. J Child Neurol. 2017 Nov;32(13):1065–73. https://doi.org/10.1177/0883073817726681
14. Bernárdez-Zapata I, Iglesias-Leboreiro J, Plascencia-Pimentel K, Hidalgo-Vázquez MM, Rendón-Macías ME, De la Cruz-Real AA, et al. Hipotermia terapéutica en recién nacidos con encefalopatía hipóxico-isquémica. Rev Mex Pediatría. 2020;87(5):176–82. https:// dx.doi.org/10.35366/97171.
15. Manotas H, Troncoso G, Sánchez J, Molina G. Descripción de una cohorte de pacientes neonatos con diagnóstico de asfixia perinatal, tratados con hipotermia terapéutica. 2017. Perinatol Reprod Humana. 2018 Jun;32(2):70–7. https://doi.org/10.1016/j. rprh.2018.07.001
16. Magalhães M, Rodrigues FPM, Chopard MRT, Melo VC de A, Melhado A, Oliveira I, et al. Neuroprotective body hypothermia among newborns with hypoxic ischemic encephalopathy: three-year experience in a tertiary university hospital. A retrospective observational study. Sao Paulo Med J Rev Paul Med. 2015 Aug;133(4):314–9. https://doi.org/10.1590/1516- 3180.2013.7740026.
17. Fasce J, Novoa J, Toso P, García-Alix A. Estado actual de la Hipotermia Terapéutica en la Encefalopatía Hipóxico-Isquémica. Andes pediatr. 2021;92(6): 831-837. Disponible en: doi:10.32641/andespediatr. v92i6.4024.
18. Thayyil S, Pant S, Montaldo P, Shukla D, Oliveira V, Ivain P, et al. Hypothermia for moderate or severe neonatal encephalopathy in low-income and middle-income countries (HELIX): a randomised controlled trial in India, Sri Lanka, and Bangladesh. Lancet Glob Health. 2021 Sep;9(9):e1273–85. https://doi.org/10.1016/S2214- 109X(21)00264-3.
19. Sabsabi B, Huet C, Rampakakis E, Beltempo M, Brown R, Lodygensky GA, et al. Asphyxiated Neonates Treated with Hypothermia: Birth Place Matters. Am J Perinatol. 2022 Feb;39(03):298–306. https:// doi.org/10.1055/s-0040-1715823.
20. Ballot DE, Ramdin TD, Bandini RM, Nakwa F, Velaphi S, Coetzee M, et al. Therapeutic hypothermia for neonatal hypoxic ischaemic encephalopathy should not be discontinued in low- and middle- income countries. S Afr Med J. 2021 Dec 2;111(12):1168. https:// doi.org/10.7196/SAMJ.2021.v111i12.16180.
Notas de autor
mpilarmedinaa@gmail.com