Artículos Originales
La gestión sanitaria en la atención a la población indígena y afroperuana en la pandemia por la COVID-19
Health management in care for the Indigenous and Afro- Peruvian population in the COVID-19 pandemic.
La gestión sanitaria en la atención a la población indígena y afroperuana en la pandemia por la COVID-19
Acta Médica Peruana, vol. 39, núm. 3, pp. 263-270, 2022
Colegio Médico del Perú

Esta obra está bajo una Licencia Creative Commons Atribución-NoComercial 4.0 Internacional.
Recepción: 12 Junio 2022
Aprobación: 30 Septiembre 2022
Resumen: Objetivo: Conocer las barreras en la gestión de los establecimientos de salud que atienden a población indígena y afrodescendiente del Perú. Material y métodos: Se diseñó una encuesta virtual en gestión sanitaria al personal del primer nivel de atención de 89 establecimientos de salud (EESS) de 27 provincias, durante los meses de octubre y noviembre del 2021. Resultados: En el 73 % de EESS, el personal refiere no conocer el plan contra la tercera ola pandémica, 14,8% de EESS el personal refiere no está capacitado en manejo de la COVID-19, en el 22,7% de EESS se reunieron para coordinar cómo enfrentar la tercera ola pandémica, en el 83% de EESS el personal refiere no contar con presupuesto para su plan contra la COVID-19. Conclusiones: Hay barreras en la visión, gestión y presupuesto en EESS que atienden poblaciones indígenas y afroperuano, lo que afectaría la ejecución eficaz de estrategias para el control de la pandemia por la COVID-19.
Palabras clave: Servicios de Salud, Pueblos Indígenas, pueblos originarios, COVID 19, Administración Sanitaria, Perú.
Abstract: Objective: To determine the barriers in the management of health facilities that serve the indigenous and Afro-descendant population in Peru. Material and methods: A virtual survey on health management was designed for first level health care personnel in 89 health facilities (EESS) in 27 provinces during October and November 2021. Results: In 73% of the EESS, the personnel reported not knowing the plan against the third pandemic wave, 14.8% of the EESS reported not being trained in the management of COVID-19, in 22.7% of the EESS they met to coordinate how to face the third pandemic wave, in 83% of the EESS the personnel reported not having a budget for their plan against COVID-19. Conclusions: There are barriers in the vision, management and budget in EESS that serve indigenous and Afro-Peruvian populations, which would affect the effective execution of strategies for the control of the pandemic by COVID-19.
Keywords: Health Services, Indigenous Peoples, COVID-19, Sanitary Management, Peru.
INTRODUCCIÓN
Los pueblos indígenas y afroperuanos representan una población vulnerable, y se han enfrentado a la pandemia por la COVID-19 con sus conocimientos y recursos principalmente [1]. La dirección de la OPS refiere que los pueblos indígenas viven en zonas remotas y aisladas, y los que viven en centros urbanos siguen enfrentando barreras invisibles — como el idioma, la estigmatización y la pobreza — que pueden dejar fuera de su alcance la atención de salud [2].
Es muy importante reconocer la importancia de la etnicidad en el contexto de la pandemia por la COVID-19, en especial reconocer que uno de los factores que inciden en la vulnerabilidad de los pueblos indígenas son los obstáculos en el acceso a los servicios de salud. Ante un eventual riesgo y desastre la OPS ha formulado un plan de acción para la reducción de riesgos y desastres, donde señala que la planificación es necesaria para el fortalecimiento de la capacidad de respuesta y la recuperación temprana frente a desastres en el sector de la salud [3-4].
La evaluación del efecto de la pandemia por la COVID-19 en los pueblos indígenas realizado por la OIT y el Grupo de Trabajo Internacional para Asuntos Indígenas, concluye que se ha agravado las condiciones de vida ya desfavorables de los pueblos indígenas, que pueden tener un mayor riesgo de infección con consecuencias de un peor estado de salud y menor acceso a los servicios de atención de salud y de saneamiento [5]. Así como a la falta de recursos para enfrentarla [6]. La Comisión Económica para América Latina y el Caribe (CEPAL) ha evaluado que los pueblos indígenas siguen manteniendo el rasgo de ruralidad, sin embargo, las migraciones y los procesos de urbanización no les son ajenos. Los censos recientes indican que hay dos países donde los pueblos indígenas mantienen su predominio rural (Colombia y Guatemala) y dos países con predominio urbano (Chile y el Perú) [7].
El informe de Mac Lalonde (1974), reconoce la importancia de los determinantes de la salud, y entre ellos a los servicios de salud, relacionado a la calidad, accesibilidad y financiamiento de los servicios de salud que atienden a los individuos y poblaciones,
entonces la organización para el cuidado de la salud de las personas, es un determinante importante [8]. La organización y la gestión de los servicios de salud son componentes muy necesarios para la implementación del Modelo de Cuidados Integrales de la Salud por Curso de Vida para la Persona, Familia y Comunidad, así como para la organización de las Redes Integradas de Salud, para la provisión de la cartera de los cuidados integrales de la salud por curso de vida, en forma equitativa, y oportuna en el contexto de la pandémica por la COVID-19 [9].
En estos momentos de pandemia la gestión es un elemento muy importante en organizar los servicios y la prestación en el primer nivel de atención, de allí su definición más sencilla “es lograr que las cosas se hagan”. Según la posición adoptada para lograr sistema de salud basados en la atención primaria de salud (APS), son elementos esenciales la organización y gestión óptimas que permitan la innovación para mejorar constantemente la provisión de atención segura, de calidad, y sobre todo dé respuesta a las necesidades de los ciudadanos [10-11]. El modelo de gestión para el primer nivel de atención se ha definido entre otros como un “conjunto de normas, estrategias e instrumentos cuyo objetivo es lograr una toma de decisiones eficaz, eficiente y oportuna, y debe estar orientado a lograr resultados”. Todavía los establecimientos se conducen con un modelo de gestión más funcional con un limitado uso de información para la toma de decisiones, y muy centrado a cumplir normas y funciones asignadas [12].
Paul Niven señala que muchas organizaciones fallan al ejecutar sus estrategias, y se cree que la respuesta radica en la existencia de cuatro barreras que deben ser superadas antes de que la estrategia pueda ejecutarse eficazmente, estás son barreras de la misión, de las personas, en la gestión y en los recursos [13]. Creemos necesarios medir en los establecimientos de salud del primer nivel de atención los niveles de organización y gestión ahora en el contexto de la pandemia por la COVID-19. Por lo tanto, realizamos una encuesta al personal de salud del primer nivel de atención con el propósito de determinar las barreras que afectarían la ejecución eficaz de las estrategias en el control de la pandemia por la COVID-19 en establecimientos de salud del primer nivel de atención que atienden a poblaciones indígenas amazónicas, andinas y el pueblo afroperuano principalmente.
METODOLOGÍA
Se diseñó una encuesta virtual en gestión sanitaria dirigida al personal de establecimientos de salud del primer nivel de atención. Se identificaron las 13 regiones con mayor concentración de población indígena amazónica, andina y afroperuana, utilizando la base de datos de pueblos indígenas (BDPI) del Ministerio de Cultura (https://bdpi.cultura.gob. pe/buscador-de-localidades-de-pueblos-indigenas), de estas regiones se identificaron a 80 provincias, con presencia de pueblos indígenas y afroperuanos.
El diseño muestral fue no probabilístico, se invitó a los establecimientos de salud de las 80 provincias a participar voluntariamente en la encuesta, respondiendo 89 puestos y centros de salud de 27 provincias (33.7% del total de identificadas). Se aplicó la encuesta durante los meses de octubre y noviembre del 2021. El cuestionario de la encuesta fue virtual, y representan la exploración de las 04 barreras para ejecutar eficazmente las estrategias de la gestión, estas barreras son: 1) barreras en misión; 2) barreras en las personas; 3) barreras en la gestión; 4) barreras de los recursos. Cada pregunta podía ser respondida con una escala nominal: si/no/no sabe o no opina.
El análisis explora las cuatro barreras que deben ser superados para ejecutarse eficazmente las estrategias (Según Robert S. Kaplan y David P. Norton), adecuamos las preguntas en el contexto de la pandemia por la COVID-19 y la probable tercera ola pandémica. Se realizó la descripción de los resultados de acuerdo con las barreras propuestas del estudio, utilizando frecuencias absolutas y relativas (%); y con apoyo de gráficos y tablas para una mejor visualización de los resultados. Los análisis antes descritos se realizaron con ayuda del paquete estadístico STATA v. 16.0.
RESULTADOS
Para la presente encuesta se identificó las 13 regiones (Gráfico 1), y sus 80 provincias con mayor concentración de los pueblos indígenas, según la Base de Datos de Pueblos Indígenas del Ministerio de Cultura, participaron 89 establecimientos de salud de 27 provincias (33.7%), quienes representan a 53 distritos (Tabla 1). Para la identificación del pueblo afroperuano se identificó a las provincias de las regiones de Piura (Chulucanas), Lambayeque (Zaña) e Ica (Chincha), como provincias que concentran a la mayor cantidad del pueblo afroperuano.
| N° | Regiones | Provincias participantes / provincias | N° Establecimientos de salud | N° Distritos | Distritos |
| 1 | Cusco | 4 de 13 | 31 (35,2%) | 14 (27,8%) | Colquepata, Caicay, Challabamba, Colquepata, Echarati, Kosñipata, Megantoni, Pallpata, Paucartambo, Pichugua, Pitumarca, San Pablo, San Pedro, Sicuani. |
| 2 | Puno | 6 de 13 | 14 (15,9%) | 13 (24,1%) | Acora, Asilo, Cabana, Chupa, Conima, Huacullani, Huancané, José D. Choquehuanca, Juli, Juliaca, Pomata, Taraco, San Antón. |
| 3 | Ayacucho | 4 de 11 | 10 (11,4%) | 6 (11,1%) | Paras, Vínchos, Santillana, Sarhua, Uchuraccay, Los Morochucos, |
| 4 | Madre de Dios | 2 de 3 | 7 (8%) | 4 (7,4%) | Fitzcarrald, Manu, Tambopata, Madre de Dios. |
| 5 | Huancavelica | 1 de 7 | 7 (8%) | 2 (3,7%) | Acoria, Yauli |
| 6 | Junín | 1 de 9 | 4 (4,5%) | 2 (3,7%) | Pangoa, Río Tambo |
| 7 | Loreto | 2 de 8 | 3 (3,4%) | 3 (5,6%) | Nauta, Barranca, Urarinas. |
| 8 | Apurímac | 2 de 7 | 3 (3,4%) | 2 (3,7%) | Huaccana, Ongoy |
| 9 | Ucayali | 1 de 4 | 3 (3,4%) | 2 (3,7%) | Raimondi, Purus |
| 10 | Piura* | 1 de 1 | 3 (3,4%) | 1 (1,9%) | Chulucanas (Yapatera) |
| 11 | Ica* | 1 de 1 | 2 (1,1%) | 2 (1,9%) | El Carmen, Pueblo Nuevo |
| 12 | Lambayeque* | 1 de 1 | 1 (1,1%) | 1 (1,9%) | Zaña |
| 13 | Cajamarca | 1 de 2 | 1 (1,1%) | 1 (1,9%) | Chetilla |
| Total general | 27/80 (33.7%) | 89 | 53 | ||
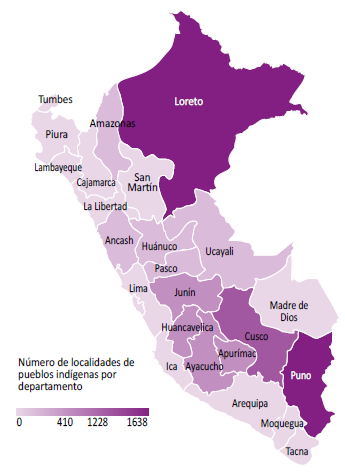
Gráfico 1.
Concentración de los Pueblos indígenas por departamentos, según la BDPI del Ministerio de Cultura.
Respecto a barreras en la Misión, la Tabla 2 muestra que el 58% del personal de salud expresa estar mejor preparado para responder, respecto de lo que estuvo al inicio de la pandemia; sin embargo, el 57% refiere que no cuentan con un Plan contra la tercera ola y el 73% dice no conocer sobre planes contra la tercera ola pandémica de su Red de Salud o DIRESA. Respecto a barreras de las Personas, la Tabla 3 presenta la precepción del personal de salud sobre aspectos de la gestión de los recursos humanos, muestra que el 76% refiere estar mejor capacitados en manejo de casos con COVID-19; el 69% refiere haber captado y capacitado a más agentes comunitarios en salud; y el 76% manifiesta que realiza coordinaciones previas a las intervenciones en comunidades.
Acerca de barreras en la Gestión, la Tabla 4 presenta las impresiones del personal de salud sobre la organización y las condiciones de gestión ante una probable tercera ola pandémica por COVID-19; solo el 3.4% manifiesta que se realizan reuniones de gestión en forma semanal; el 15% dice que se realizan reuniones de gestión en forma quincenal; un 23% manifiesta que en el último mes si tuvieron alguna reunión para enfrentar la posible tercera ola pandémica; solo un 20.5% dice que el establecimiento cuenta con indicadores que incorporan la variable étnica. Finalmente, respecto a barreras de los Recursos, la Tabla 5 presenta las impresiones de personal de salud sobre la disposición de recursos en el contexto de la pandemia de la COVID-19; el 83% manifiesta que el Plan contra la Pandemia no cuenta con presupuesto; el 89% percibe que falta personal de salud; y el 67% expresa que, si se cuenta con vacunas para salir a las comunidades, seguido de un 23% que dice no contar con vacunas para salir a sus comunidades.
DISCUSIÓN
La función del Primer Nivel de Atención (PNA) ha sido atender los casos de COVID-19 de riesgo intermedio, para que no vayan al hospital, pero la atención, en la mayoría de los casos, ha de ser presencial [11]. En esa orientación el Ministerio de Salud ha definido lineamientos que sirven como base para acciones que deben desplegarse, y podrían llevar al fortalecimiento y ordenamiento del PNA en el Perú [12]. Durante la pandemia COVID-19 en curso, la organización y la gestión oportuna de los servicios de salud llevará a una mejor calidad de los servicios de salud, en especial respondiendo a las necesidades de los grupos vulnerables como las poblaciones indígenas y afroperuana, optimizando los recursos [13-14]. En la presente encuesta se identifica barreras en la gestión de los establecimientos del PNA que atienden a los pueblos indígenas principalmente, hay un 22,7% de los establecimientos que han tenido reuniones un mes antes de enfrentar la tercera ola pandémica, este hallazgo muestra una debilidad en preparar la respuesta para proteger a pueblos vulnerables (Gráfico 2). La evidencia señala que los servicios de salud que atienden pueblos indígenas tienen la responsabilidad, de garantizar la salud y la vida de quienes se encuentran en la base de la estructura social, como los indígenas pueblos [15].
| ¿Estamos preparados para responder mejor que al inicio de la pandemia? | ¿CS/PS cuenta con el Plan contra la tercera ola pandémica? | ¿El Plan contra la tercera ola pandémica de su RED o DIRESA es conocido por usted en detalle? | |
| SI | 51 (58%) | 31 (35,2%) | 18 (20,5%) |
| No | 30 (34%) | 50 (56,8%) | 64 (72,7%) |
| NO PRECISA | 7 (8%) | 7 (8%) | 6 (6,8%) |
| TOTAL | 88 (100%) | 88 (100%) | 88 (100%) |
| ¿Estamos mejor capacitados en manejo de pacientes COVID-19? | ¿Hemos captado y capacitado a más agentes comunitarios de salud? | Hay coordinaciones con las autoridades locales (municipio) | |
| SI | 67 (76,1%) | 61 (69,3%) | 67 (76,14%) |
| No | 13 (14,8%) | 20 (22,7%) | 14 (15,91%) |
| NO PRECISA | 8 (9,1%) | 7 (8%) | 7 (7,95%) |
| TOTAL | 88 (100%) | 88 (100%) | 88 (100%) |
La visión recomendada por la OPS/OMS para el primer nivel de atención fue de prevención y manejo de infección por SARS-CoV-2 de forma accesible, integrada y coordinada [16]; sin embargo, en la encuesta se ha encontrado que hay barrera en la visión del personal encuestado de los establecimientos de salud, un 73% de ellos no conoce su plan contra la tercera ola pandémica. Una recomendación clave ha sido que los planes de preparación y respuesta ante una pandemia deben revisarse y actualizarse constantemente, y requieren una acción intersectorial [17]. Además, una visión correctamente formulada y ampliamente compartida con los involucrados ejerce un potente efecto de arrastre en todos los elementos de la institución, que ven claramente hacia dónde se proyecta las acciones [18].
Sobre las barreras en las personas se ha identificado que aún falta capacitación al personal de salud en el manejo de casos COVID-19, aun cuando 14,8% de los representantes de los establecimientos de salud así lo han señalado. Es importante asegurar que todo el personal de salud tenga conocimiento de las normas sanitarias mínimas que deben aplicarse en los establecimientos de salud como un componente clave para la seguridad del paciente, del personal de salud, los acompañantes y visitantes [19]. Elaborar programas de formación continuada de calidad para todo el personal de salud del primer nivel de atención en todos los aspectos relacionados con la PCI, que permitan una contención adecuada de cualquier infección transmisible en el futuro [20].
Un aspecto de mucha importancia representa la brecha en el financiamiento de los planes de control para la pandemia por la COVID-19, la encuesta muestra que el 83% de los establecimientos del primer nivel de atención no cuentan con un presupuesto. Asimismo, un 88% de establecimientos de salud que no cuentan con los recursos humanos suficientes. Estas deficiencias tienen que ver con el financiamiento del sistema de salud peruano, siendo la pandemia una situación sanitaria de mayor demanda financiera, se hace evidente su carencia en los establecimientos de salud que no tienen suficientes recursos para atenden las necesidades del financiamiento de los planes de salud y tampoco los recursos humanos que a la vez han sido todavía escasos [21]. La OPS/OMS ha señalado que la desprotección tiene consecuencias como el empobrecimiento, las dificultades de acceso y la exposición a gastos catastróficos. Por lo tanto, Incrementar la protección financiera implica aumentar y optimizar el financiamiento público de la salud, con el propósito de ampliar el acceso y apuntar a un modelo de organización de servicios que reduzca las inequidades, incluidas las de género y étnicas o raciales, priorizando los recursos en el PNA, con el objetivo de potenciar su capacidad resolutiva y articuladora de las redes de servicios [22].
| ¿En su establecimiento se realizan reuniones de gestión todas las semanas? | ¿En su establecimiento se realizan reuniones de gestión quincenalmente? | Este último mes tuvieron alguna reunión sobre cómo enfrentar la posible tercera ola pandémica | Tienen en su establecimiento de salud indicadores separado por grupos étnicos | |
| SI | 3 (3,4%) | 13 (14,8%) | 20 (22,7%) | 18 (20,5%) |
| No | 84 (95,5%) | 71 (80,7%) | 57 (64,8%) | 60 (68,2%) |
| NO PRECISA | 1 (1,1%) | 4 (4,5%) | 11 (12,5%) | 10 (11,3%) |
| TOTAL | 88 (100%) | 88 (100%) | 88 (100%) | 88 (100%) |
| El plan contra la pandemia cuenta con presupuesto | Falta Personal de salud | Se cuentan con vacunas para salir a las comunidades | |
| SI | 10 (11,36%) | 78 (88,6%) | 59 (67%) |
| No | 73 (82,96%) | 8 (9,1%) | 20 (22,7%) |
| NO PRECISA | 5 (5,68%) | 2 (2,3%) | 9 (10,3%) |
| TOTAL | 88 (100%) | 88 (100%) | 88 (100%) |
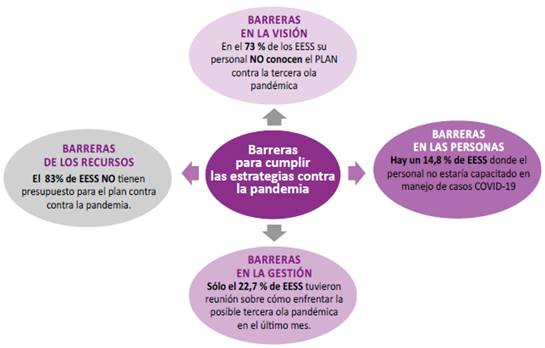
Gráfico 2.
Barreras para cumplir con ejecutar las estrategias para la prevención y control de la probable tercera ola pandémica contra la COVID-19. Adecuado por los investigadores CENSI.
CONCLUSIONES Y RECOMENDACIONES
La encuesta incluye 89 establecimientos de salud en 53 distritos que atienden a poblaciones indígenas y afroperuanas. Sobre la planificación para enfrentar la pandemia se identifica que un 34% refiere no estar preparados, un 56,8% no cuentan con un plan contra la tercera ola pandémica, y un 72,7% de los representantes de los establecimientos de salud refiere que no conoce el plan contra la tercera ola pandémica. Con respecto a las barreras de las personas, más del 61% de los encuestados refieren que estamos mejor capacitados, se ha captado y capacitado a más agentes comunitarios de salud, y mayores coordinaciones con autoridades locales. Sobre las barreras de la gestión, es importante destacar que en el 80,7% de los establecimientos de salud no se realizan reuniones de gestión en forma quincenal para tratar los temas de la pandemia, lo cual representa una gran debilidad. Finalmente, la encuesta identifica que 82,9% de establecimientos de salud si tienen su plan contra la pandemia por la COVID-19 y no cuentan con presupuesto, por lo tanto, no son aplicables. Siendo así, se señala que tenemos las 04 principales barreras en gestión para cumplir con implementar las estrategias en el control de la pandemia por la COVID-19 en los establecimientos de salud del primer nivel de atención que atienden a los pueblos indígenas y afroperuanos. Se recomienda:
1. La construcción participativa de la visión en la prevención y control de la pandemia por la COVID-19, debe servir de inspiración y plantear una reto atractivo y motivador de la organización de salud y que resulta estimulante trabajar para que eso que ahora es solo una visión acabe convirtiéndose en realidad. Por lo tanto, es necesario elaborar participativamente con la comunidad e instituciones, y comprender las herramientas a utilizar para las acciones intramurales y extramurales.
2. Implementar el proceso de educación permanente en salud como una herramienta de gestión y educativa para abordar las barreras culturales, geográficas, financieras, en la gestión del primer nivel de atención, y los retos de implementar el Modelo de Cuidados Integrales de la Salud por Curso de Vida con mayor enfoque intercultural.
3. Aplicar un modelo de gestión del cambio en el primer nivel de atención, con mayor enfoque intercultural, información desagregada por grupos étnicos, con el propósito de lograr mayor acceso a los servicios de salud de calidad de la población étnicamente diversa del país. En el contexto de la pandemia para articular esfuerzos de las instituciones y comunidades a través del diálogo intercultural en salud.
4. Es necesario que la gestión permita una combinación eficaz y eficiente de los recursos locales para alcanzar los objetivos del plan, siendo importante el empoderamiento comunitario y de la autoridad local para obtener recursos necesarios para enfrentar la pandemia.
REFERENCIAS BIBLIOGRÁFICAS
1. Organización Panamericana de la Salud. Comunidades indígenas amazónicas y su protección durante la pandemia. 1 julio 2020. Disponible en: https://www.paho.org/es/noticias/1-7-2020- comunidades-indigenas-amazonicas-su-proteccion-durante- pandemia.
2. OPS/OMS. Directora de la OPS pide que se dé prioridad a las comunidades indígenas en la respuesta a la COVID-19. Agosto del 2021. Disponible en: https://www.paho.org/es/noticias/4-8- 2021-directora-ops-pide-que-se-prioridad-comunidades-indigenas- respuesta-covid-19.
3. OPS/OMS. Consideraciones relativas a los pueblos indígenas, afrodescendientes y otros grupos étnicos durante la pandemia de COVID-19. 2020. Disponible en: https://iris.paho.org/bitstream/ handle/10665.2/52252/OPSIMSPHECOVID-19200030_spa.pdf?sequence=1&isAllowed=y.
4. OPS/OMS. 55° Consejo Directivo 68.a Sesión del Comité Regional de la OMS para las Américas. Plan de Acción para la Reducción del Riesgo de Desastres 2016-2021. Disponible en: https://www.paho. org/hq/dmdocuments/2016/CD55-17-s.pdf.
5. Grupo de Trabajo Internacional para Asuntos Indígenas (IWGIA) y Organización Internacional del Trabajo (OIT). Efectos de la COVID-19 en las comunidades indígenas: una mirada desde el Navegador Indígena. Octubre de 2020. Disponible en: https://www.ilo.org/ wcmsp5/groups/public/---dgreports/---gender/documents/ publication/wcms_757582.pdf.
6. Ortiz-Hernández L, Pérez-Sastré MA. Inequidades sociales en la progresión de la COVID-19 en población mexicana. Rev Panam Salud Publica. 2020;44:e106. https://doi.org/10.26633/RPSP.2020.106
7. Comisión Económica para América Latina y el Caribe (CEPAL) y otros, “El impacto del COVID-19 en los pueblos indígenas de América Latina-Abya Yala: entre la invisibilización y la resistencia colectiva”, Documentos de Proyectos (LC/TS.2020/171), Santiago, Comisión Económica para América Latina y el Caribe (CEPAL), 2020. Disponible en: https://repositorio.cepal.org/bitstream/ handle/11362/46543/5/S2000817_es.pdf.
8. Lalonde M. A new perspective on the health of Canadians. A working document. Ottawa: Government of Canada, 1974.
9. MINSA/VMSP. Documento Técnico: “Manual de Implementación del Modelo de Cuidados Integrales de la Salud por Curso de Vida para la Persona, Familia y Comunidad (MCI)”, 2021. Disponible en: http://bvs.minsa.gob.pe/local/fi-admin/rm-220-2021-minsa.pdf
10. OPS/OMS. Guía para la gestión de la atención primaria de salud. Segunda Edición, 1997. Disponible en: https://iris.paho. org/bitstream/handle/10665.2/3091/Guia%20para%20la%20 gestion%20de%20la%20atencion%20primaria%20de%20salud. pdf?sequence=1.
11. Solera Albero J, Tárraga López PJ. La Atención Primaria de Salud: Más necesaria que nunca en la crisis del coronavirus. JONNPR. 2020; 5(5):468-72. DOI: 10.19230/jonnpr.3655.
12. Ministerio de Salud. 2020. Resolución Ministerial Nº 182-2020-MINSA. Documento Técnico: Lineamientos que refuerzan el cuidado integral de salud en el primer nivel de atención en el contexto de la pandemia COVID-19. Disponible en: https://cdn. www.gob.pe/uploads/document/file/581434/RM_182-2020/ MINSA_Y_ANEXOS.PDF.
13. OPS/OMS. La Renovación de la Atención Primaria de la Salud en las Américas. Documento de posición de la OPS/OMS. Edición 2007. Disponible en: https://www.paho.org/hq/dmdocuments/2010/ Renovacion_Atencion_Primaria_Salud_Americas-OPS.pdf.
14. VIDENZA. Nuevo Modelo de Gestión en Salud. Documento de investigación, 2021. Disponible en: https://www.redesarrollo.pe/ wp-content/uploads/2021/05/Nuevo-modelo-de-gestion-en-el- sector-salud.pdf.
15. Meneses-Navarro S, Freyermuth-Enciso MG, Pelcastre-Villafuerte BE, et al. The challenges facing indigenous communities in Latin America as they confront the COVID-19 pandemic. Int J Equity Health 19, 63 (2020). https://doi.org/10.1186/s12939-020-01178-4.
16. Niven, Paul R. Balanced Scorecard Step-By-Step. Maximizing Performance and Maintaining Results. Segunda ed. 2006. Disponible en: http://www.vra.com/vralibrary/ebooks/Balanced_ Scorecard_Step_by_Step.pdf
17. Villanueva-Carrasco R, Domínguez R, Salazar M, Cuba-Fuentes M. Respuesta del primer nivel de atención de salud del Perú a la pandemia COVID-19. DOI: https://doi.org/10.15381/anales.v81i3.18952.
18. OPS/OMS. Consideraciones para el fortalecimiento del primer nivel de atención en el manejo de la pandemia de COVID-19, 2020. Disponible en: https://iris.paho.org/bitstream/ handle/10665.2/53112/OPSIMSHSSCOVID-19200035_spa.pdf?sequence=1&isAllowed=y
19. UCSF. Institute For Global Health Sciences. La respuesta de México al Covid-19: Estudio de caso. 2021. Disponible en. https:// globalhealthsciences.ucsf.edu/sites/globalhealthsciences.ucsf.edu/ files/la_respuesta_de_mexico_al_covid_esp.pdf.
20. Rodríguez, F. Peiro, M. La planificación estratégica en las organizaciones sanitarias. Revista Española de Cardiología. Volume 65, Issue 8, August 2012, Pages 749-754. DOI: 10.1016/j.recesp.2012.04.005.
21. OPS/OMS. Recomendaciones para adaptar y fortalecer la capacidad resolutiva del primer nivel de atención durante la pandemia de COVID-19. Setiembre 2020. Disponible en: https://iris.paho.org/ bitstream/handle/10665.2/52729/OPSIMSHSSCOVID-19200032_ spa.pdf?sequence=1&isAllowed=y.
22. OPS/OMS. La protección financiera de la salud en la Región de las Américas: Métodos para medir el gasto catastrófico y empobrecedor. Washington, D.C., 2021. Disponible en: https://iris. paho.org/bitstream/handle/10665.2/55714/9789275323823_spa. pdf?sequence=1&isAllowed=y.
Notas de autor
guaber2@yahoo.es